Aussi appelée gamétogénèse, il s'agit de la fabrication des cellules reproductrices femelles et mâles (ovules et spermatozoïdes) par les glandes sexuelles ou gonades (ovaires et testicules).
L'ovogénèse et la spermatogénèse diffèrent beaucoup dans leur chronologie et leur physiologie. Cependant, un point commun fondamental est la méiose, qui permet la maturation chromosomique, le brassage des gènes et l'obtention d'une cellule reproductrice dont le matériel génétique a été réduit de moitié par rapport à la cellule mère.
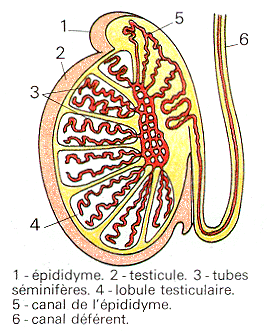
Elle commence à la puberté et est ininterrompue jusqu'à la mort. Elle a lieu au niveau des tubes séminifères dans les testicules et les spermatozoïdes formés sont ensuite conduits vers l'extérieur par un système de canaux.
Les testicules, glandes sexuelles masculines, sont le siège de la spermatogénèse ainsi que de la synthèse de l'hormone mâle, la testostérone.

Les testicules contiennent les tubes séminifères qui sont le siège exclusif de la spermatogénèse. On compte 500 tubes séminifères de 70 cm de long et 300 à 400 µm de diamètre par testicule. Les tubes séminifères sont entourés d'un conjonctif qui contient des cellules endocrines, les cellules de Leydig, qui sécrètent la testostérone.
Les tubes séminifères se jettent deux par deux dans des tubes droits qui, eux, débouchent dans un réseau anastomotique appelé rete testis.
Ce rete testis se prolonge par les canaux ou cônes efférents (au nombre de 10 à 12 par testicule) qui se jettent dans un canal épididymaire long de 5 à 6 mètres et pelotonné sur une distance de 5 à 6 centimètres.
L'ensemble allant du rete testis au canal épididymaire est appelé épididyme.
Deux types de cellules occupent la paroi des tubes séminifères : de grandes cellules coniques, les cellules de Sertoli, forment son épithélium. Les membranes latérales de ces cellules forment entre elles des jonctions serrées entre lesquelles se dégagent de petits espaces formant un réseau. Dans ces espaces, on trouve les cellules du 2ème type, les cellules germinales. En périphérie des tubes séminifères, une cellule souche, spermatogonie, se multiplie laissant une de ses cellules filles remonter vers la lumière du tube séminifère tout en subissant une maturation. Arrivée dans la lumière du tube séminifère, cette cellule a acquis les caractéristiques morphologiques d'un spermatozoïde.
|
|
||
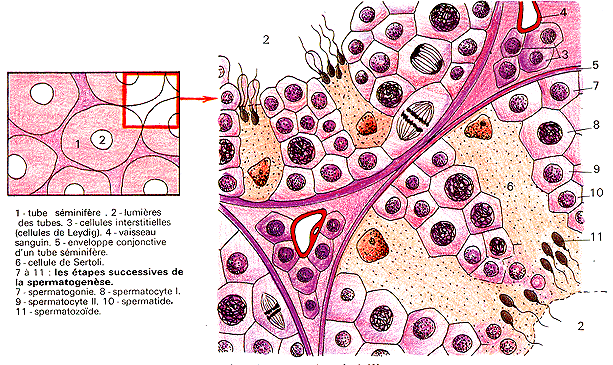 |
C'est, en effet, au cours de ce trajet que la cellule germinale subit, après deux mitoses, une division méiotique. On retrouve ainsi dans la lumière des tubes séminifères, des cellules à 23 chromosomes, les spermatides.
Celles-ci doivent alors subir la spermiogénèse : processus de formation des structures qui leur confèreront mobilité et capacité de pénétration dans l'ovule.
Leur maturation n'est pourtant pas encore terminée et c'est au cours de leur transit à travers l'épididyme que les structures construites au cours de la spermiogénèse acquièrent leur foctionnalité : mobilité et fécondance.
|
|
||
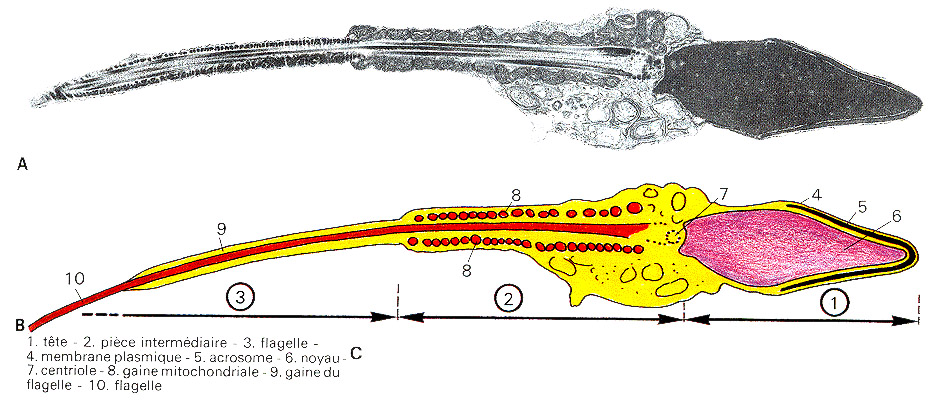 |
Voici donc la structure d'un spermatozoïde mature. Il se compose de 3 parties :
- la tête qui contient le noyau avec le patrimoine génétique paternel et l'acrosome, un sac d'enzymes qui seront libérées lors de la fécondation et permettront la pénétration du spermatozoïde dans l'ovule.
- la pièce intermédiaire plus étroite avec le centriole qui donne naissance au flagelle et des mitochondries disposée en hélice autour du flagelle et formant une gaine et fournissant l'énergie nécessaire aux mouvements du flagelle.
- le flagelle ou queue conférant au spermatozoïde sa mobilité.
Tout comme le testicule chez l'homme, les glandes sexuelles de la femme, les ovaires, sont à la fois le siège de la synthèse des hormones sexuelles (oestrogènes et progestérone) et de la formation des ovules.
L'ovaire est une glande de 5 cm de long, située dans le petit bassin. Les cellules reproductrices sont localisées dans la partie corticale de l'ovaire, chacune entourée de cellules d'un autre type, les cellules folliculaires, qui forment une coque. L'ensemble forme un follicule, évoluant individuellement, qui baigne dans un conjonctif, le stroma ovarien.
L'ovogénèse comporte elle aussi deux phases : une phase de multiplication et une phase de maturation. Cependant, ces deux phases sont réparties de manière très différentes dans le temps. En effet, la phase de multiplication des cellules souches (ou ovogonies) a lieu uniquement durant les six premiers mois de la vie foetale. Le stock maximum est alors constitué de 6 millions de cellules mais il n'est déjà plus que de deux millions à la naissance.
La maturation commence en parallèle dès le 3ème mois de vie foetale et au 6ème mois, le stock de cellules n'est constitué que d'ovocytes de 1er ordre, bloqués en fin de prophase de 1ère division. Notez qu'il n'existe pas de gamète mûr chez la femme mais que l'ovule n'est qu'un ovocyte 2 bloqué en métaphase 2 et que la deuxième division de mitose ne s'achèvera que s'il y a fécondation. Il s'agira alors déjà d'un oeuf fécondé.
A partir du 3ème mois de vie foetale, chez l'embryon féminin, des follicules sortent en permanence du pool de réserve et cherchent à évoluer mais ce n'est qu'à la puberté que leur maturation pourra arriver jusqu'à son terme. A partir de cette date et jusqu'à la ménopause, tous les 28 jours, un follicule dominant émergera parmi ceux qui sortent du pool et évolura jusqu'à l'ovulation. L'ovule sort alors par effraction du follicule à la surface de l'ovaire à la fin de la première moitié du cycle.
Le petit follicule ou follicule primordial
|
|
|
 |
En fait, la maturation du follicule débute 3 à 4 mois avant l'ovulation. Un follicule est initialement constitué d'un ovocyte I (bloqué en prohase de 1ère division de méiose) d'environ 25µm de diamètre et d'une couche de cellules folliculaires aplaties (ou cellules granulaires) qui deviendra la granulosa. Il s'agit d'un follicule primordial à l'état quiescent.
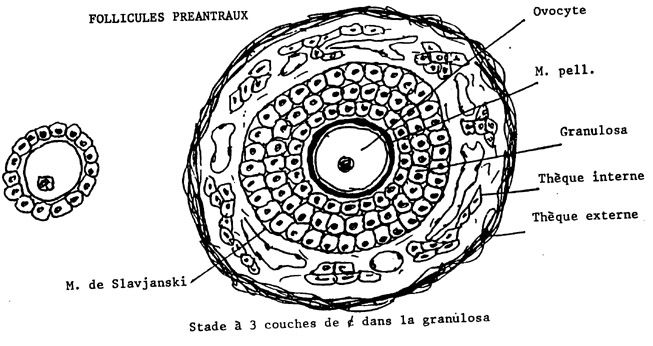
Le follicule préantral
Le follicule peut alors sortir du lot et évoluer vers le stade secondaire ou préantral. Les cellules entourant l'ovocyte se multiplient et acquièrent une forme cubique. A ce stade, le follicule ne peut plus revenir en arrière, il ne peut qu'arriver à maturité ou dégénérer. Les cellules folliculaires se multiplient encore jusqu'à former deux couches, puis trois autour de l'ovocyte. C'est ce qu'on appelle la granulosa. Deux modifications apparaissent alors : la formation d'une membrane dite pellucide entre l'ovocyte et les cellules folliculaires,d'une part, et la différenciation de cellules du stroma ovarien en 2 couches supplémentaires autour de la granulosa, qui forment les thèques interne et externe.
La thèque interne est un tissu formé de cellules, très vascularisé. Il sécrète les précurseurs des hormones oestrogènes. c'est donc une glande endocrine temporaire. la thèque interne est séparée de la granulosa par une structure appelée membrane de de Slavjinsky.
La thèque externe est un tissu fibreux, peu vascularisée qui constitue une simple enveloppe.
|
|
||
 |
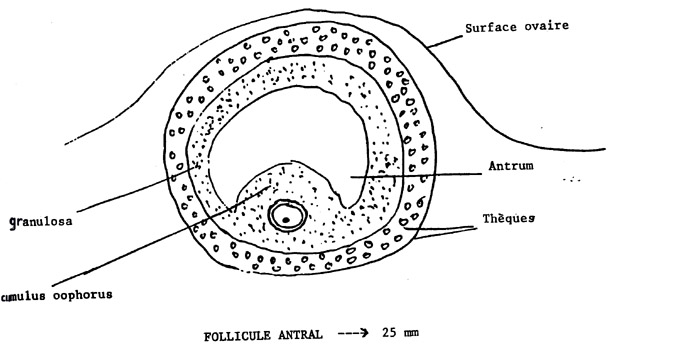
Le follicule antral
Le follicule voit également son volume augmenter au fur et à mesure de sa maturation ainsi que l'ovocyte lui-même qui atteint 150 µm à son maximum. Les cellules de la granulosa et des thèques continuent à se multiplier. Une cavité se forme alors dans la granulosa, un antrum qui donne son nom à ce stade de développement du follicule, le follicule cavitaire (ou antral). Cet antrum rempli de liquide repousse la majorité de la ganulosa en périphérie. Seules quelques cellules granulaires maintiennent l'ovocyte à un pôle, formant le cumulus oophorus.
Dans les heures qui précèdent l'ovulation, les cellules de cumulus oophorus subissent de profonds changements : les cellules de la couche interne prennent une forme de raquette et se disposent perpendiculairement à l'ovocyte, formant la corona radiata. Les autres cellules se dissocient dans une nébuleuse de 3 à 4 mm d'épaisseur.
Le follicule mûr distend sa paroi et éclate à la surface de l'ovaire libérant l'ovule, c'est-à-dire l'ovocyte entouré de sa membrane pellucide et du cumulus oophorus.
Après l'ovulation, les restes du follicule forment le corps jaune qui sécrète la progestérone, uniquement durant la deuxième partie de cycle. Cette hormone engendre les modifications préparant une éventuelle grossesse notamment au niveau de l'endomètre, paroi interne de l'utérus qui s'épaissit et se vascularise considérablement pendant cette partie du cycle.
|
|
||
 |
||
|
|
|
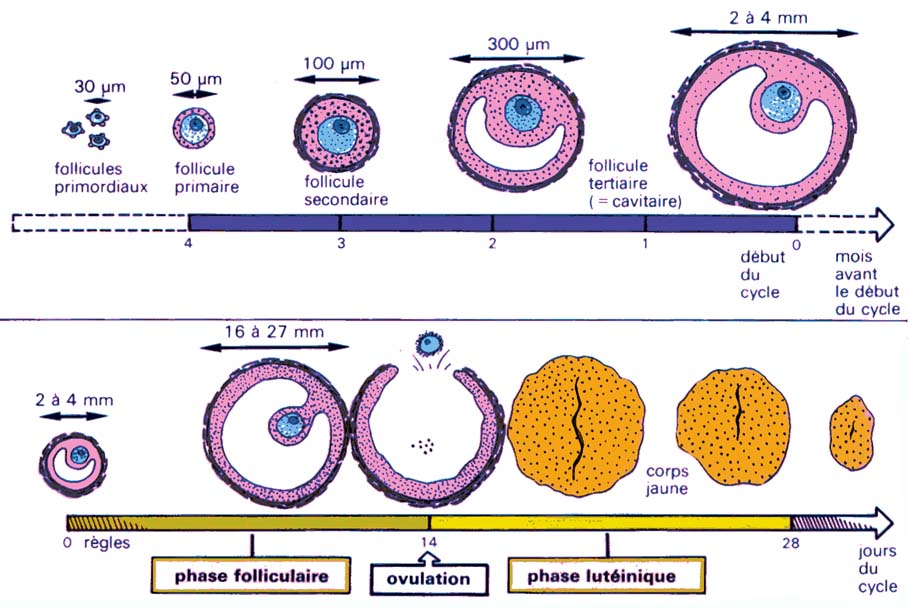 |
Si la fécondation a lieu, le corps jaune sera maintenu au delà de la fin du cycle, sinon il dégénère ainsi que la paroi de l'endomètre qui en desquamant provoque les règles.
Voyons maintenant ce qu'il advient si nos deux gamètes se rencontrent : la fécondation.